|
|
Órgão Oficial de Divulgação Científica da
|
ISSN: 1679-1796
|
Gastroplastia Redutora e Derivação Gastrojejunal em Y de Roux Sem Anel Por Laparoscopia
Laparoscopic Roux en Y Gastric Bypass
André Brandalise, Nilton Aranha, Nelson Brandalise
Hospital Centro Médico Campinas, São Paulo, Brasil
A cirurgia laparoscópica veio agregar as vantagens do método mini invasivo aos bons resultados obdtidos com
o tratamento cirurgico da obesidade mórbida. Foram analisados, retrospectivamente, 230 pacientes submetidos
a Gastroplastia e Derivação Gastrojejunal em Y-de Roux por laparoscopia, no período de agosto de 1999 a abril de 2005. O índice
de massa corpórea variou de 32 a
66kg/m2 (média de
44,5kg/m2) e a idade, de 16 a 68 anos.
Não houve conversão para laparotomia. As complicações maiores incluíram 6 casos (2 precoces e 4 tardios) de
obstrução intestinal (2,6%) e 2 casos de fístula digestiva. Não houve casos de fístula de anastomose gastrojejunal. A complicação tardia
mais freqüente foi o estreitamento de anastomose gastrojejunal, que ocorreu em 24 pacientes (10,4%), todos tratados com
dilatação endoscópica com balão hidorstático.
Os pacientes apresentaram porcentagem de perda do excesso de peso de 70,3% e 77,3% após 1 e 2 anos,
respectivamente. Concluímos que a cirurgia laparoscópica para tratamento da obesidade mórbida é segura e com baixa morbi-mortalidade.
Palavras-chave: Obesidade Mórbida, Bypass Gástrico, Gastroplastia, Bypass jejunoileal, Cirurgia Bariátrica.
The laparoscopic approach added the advantages of the minimally invasive procedures to the good results
obtained with the surgical treatments of morbid obesity. We analyzed retrospectively 230 patients submitted to
laparoscopic gastroplasty and roux en Y bypass from August 1999 to April 2005. The BMI ranged from 32 to
66kg/m2 (mean 44.5kg/m2).
There were no conversions to laparotomy. Major complications included 6 cases (2.6%) of small bowel obstruction
(2 immediate and 4 late) and 2 cases of digestive fistula. There were no cases of fistula from the gastrojejunostomy. The most frequent
late complication was narrowing of the gastrojejunostomy, which occurred in 24 patients (10.4%), all of them treated with
endoscopic hydrostatic balloon dilatation.
The percentage of excess weight lost was 70.3% e 77,3% after 1 and 2 years, respectively. We concluded that
laparoscopic surgery for the treatment of morbidly obese patients is safe and has low morbimortality.
Key words: Obesity Morbid, Gastric Bypass, Gastroplasty, Jejunoileal Bypass, Bariatric Surgery.
|
Brandalise A., Aranha N., Brandalise N. Gastroplastia Redutora e Derivação Gastrojejunal em Y de Roux Sem Anel Por Laparoscopia. Rev bras videocir 2005;3(2):60-650. |
||
|
Recebido em 10/07/2005 |
|
Aceito em 19/07/2005 |
|
|
o tratamento cirúrgico da obesidade mórbida, a gastroplastia redutora e
derivação gastrojejunal em Y de Roux (GRDGJYR) é a
técnica mais realizada pelos cirurgiões bariátricos nos
Estados Unidos e no Brasil. Baseia-se na associação
da restrição alimentar imposta pela gastroplastia com
a diminuição de absorção de nutrientes
proporcionada pela derivação gastrojejunal.
O avanço tecnológico dos equipamentos
de laparoscopia _ aperfeiçoamento de
endogrampeadores, surgimento de insufladores de
CO2 mais potentes, bisturi harmônico para hemostasia _
aliado ao refinamento técnico dos cirurgiões na
via laparoscópica propiciou a adoção do método
para agregar a um modelo cirúrgico eficiente,
as vantagens da cirurgia minimamente invasiva.
As vantagens, já conhecidas em outros
tipos de cirurgia, foram demonstradas na cirurgia
de obesidade em estudo prospectivo e randomizado realizado por Nguyen e
cols1. em 2000. Perda de sangue, tempo de permanência hospitalar e
tempo de retorno às atividades cotidianas foram
menores na cirurgia laparoscópica.
Complicações com a parede
abdominal também diminuem drasticamente com
a laparoscopia. Os índices de infecção (6,63%
vs 2,98%) e hérnia incisional (8,58% vs 0,47%)
foram significativamente menores (p<0,001) na laparoscopia, em relação à
laparotomia.10
Nguyen e cols.2 demonstraram menor prejuízo da função pulmonar na
cirurgia laparoscópica em relação à cirurgia por
laparotomia. Há menor número de pacientes
apresentando hipoxemia e atelectasia, menor prejuízo
dos parâmetros de ventilação e mais rápido retorno
destes parâmetros aos padrões basais pré-operatórios.
Material e Métodos
A técnica adotada em nosso serviço
baseou-se na experiência nacional bastante satisfatória
com o modelo de Fobi-Capella.
Inicialmente, tentamos reproduzir fielmente os tempos da cirurgia aberta mas a influência
de autores com grandes casuísticas, nos levaram
a pequenas e graduais mudanças, até chegarmos
à técnica que adotamos hoje.
De agosto de 1999 a abril de 2005, operamos, exclusivamente por via laparoscópica, 290
pacientes para tratamento de obesidade mórbida. Destes,
230 foram submetidos à GRDGJYR pela técnica
descrita abaixo. O índice de massa corpórea variou de 32
a 66kg/m2 (média de 44,5kg/m2) e a idade, de 16
a 68 anos.
A colocação dos trocartes segue o
modelo da Figura-1.
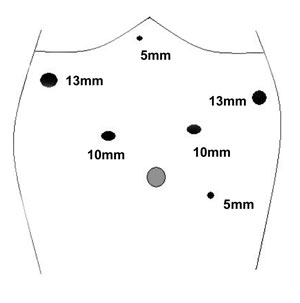 |
| Figura 1 - Esquema da disposição dos trocartes Legenda do segundo desenho |
Iniciamos o procedimento localizando o ângulo de Treitz e realizamos enterectomia
com endogrampeador. O mesentério é aberto com
bisturi harmônico. Em seguida, realizamos a
enteroanastomose 150 a 200 cm abaixo da
enterectomia, para completar o Y de Roux. A sutura do orifício
de entrada grampeador é realizada com fio de
absorção lenta 3-0, em plano único extramucoso,
contínua. Fechamos a brecha mesentérica com sutura
contínua usando fio de algodão 2-0.
Abrimos o mesocolon pouco acima do ângulo de Treitz, atingindo a retrocavidade
dos epiplons, confirmado pela visualização da
parede posterior do estômago. Este tempo pode
ser demorado, especialmente em pacientes com
grande quantidade de gordura visceral.
A alça alimentar é introduzida na retrocavidade e fixada ao mesocolon com fio
de algodão 2-0. Fechamos o espaço de Petersen com
o mesmo fio.
Dissecamos a região do ângulo de
His, buscando obter acesso à retrocavidade. Esta
manobra facilita, em muito, a aplicação correta do
último disparo de endogrampeador, evitando deixar
fundo gástrico redundante.
Na pequena curvatura, ao nível do
segundo vaso, iniciamos a dissecção junto à parede
gástrica, até atingirmos a retrocavidade. Com freqüência
é possível visualizar a alça alimentar neste
momento. Realizamos, então, o primeiro disparo
de endogrampeador, perpendicular à pequena curvatura e, em seguida, mais 2 ou 3 disparos
até atingir o ângulo de His.
Com fio absorvível, realizamos sutura
de reforço da linha de grampos no neo estômago.
No início da casuística, aproveitávamos esta sutura
para interpor a alça jejunal entre os segmentos
gástricos, mas fomos gradualmente diminuindo a extensão
e atualmente realizamos interposição de alça em
50% do neo estômago, com o intuito de fixar a
alça, evitando assim tensão sobre a anastomose.
Em seguida, realizamos abertura na parede anterior do neo estômago, próximo à linha
de grampos e, calibrada por sonda Fouchet de 12mm, realizamos a anastomose gastrojejunal com
plano total posterior e plano único extramucoso
anterior. Os dois planos com sutura contínua e fio de
absorção lenta.
Rotineiramente realizamos a drenagem da cavidade com dreno tubular aspirativo
siliconizado. Um esquema da cirurgia pode ser visto abaixo.
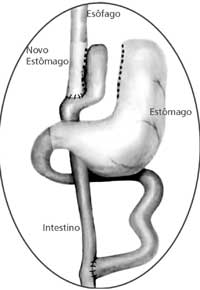 |
| Figura 2 - Desenho ilustrativo da operação de gastroplastia redutora e derivação gastrojejunal em Y de Roux sem anel. |
Resultados
Não houve conversão para laparotomia.
Em apenas um caso houve
complicação intraoperatória: sangramento de baço por
laceração de cápsula devido à tração do estômago. Foi
tratada com compressão e eletrocauterização e não
houve necessidade de transfusão.
Complicações imediatas
incluíram: sangramento digestivo (2 casos),
obstrução intestinal (2 casos) e fístula digestiva (2
casos), atelectasia (1 caso), num total de morbidade
de 3%. Não houve casos de fístula de
anastomose gastrojejunal. As fístulas digestivas
descritas referem-se a uma fístula da linha de grampo do
neo estômago próximo ao ângulo de His em
paciente que era portadora de banda gástrica ajustável e
o outro em laceração puntiforme da alça
alimentar, provavelmente por manipulação cirúrgica.
Ambas foram tratadas com reoperação por laparoscopia
para confecção de gastrostomia no estômago excluso,
e a evolução foi satisfatória.
Houve 1 óbito (0,4%) em pós
operatório imediato por Infarto Agudo do Miocárdio.
As principais complicações
cirúrgicas tardias foram: estreitamento de
anastomose gastrojejunal em 24 pacientes (10,4%) e
hérnia interna em 4 (1,7%).
Se somados aos pacientes com
obstrução intestinal precoce, nosso índice de
obstrução intestinal fica em 2,6%
A estenose da anastomose gastrojejunal foi a intercorrência tardia mais freqüente,
ocorrendo entre o 38º e 54º . Os pacientes foram tratados
por dilatação endoscópica realizada pelos
cirurgiões, com balão de dilatação graduada de 10 a 12mm
de diâmetro. A grande maioria (87,5%) obteve resolução dos sintomas com apenas uma sessão
de dilatação. Apenas um paciente necessitou 3 sessões.
Como nossa casuística é recente, apenas
153 pacientes foram operados há mais de um ano.
Destes, conseguimos seguimento de 128 (83,6%) e constatamos perda do excesso de peso média
de 70,3%. Conseguimos acompanhar 59 (68,2%) dos 86 pacientes com mais de 2 anos de pós operatório
e nestes, a porcentagem de PEP média é de 77,3%.
Para o cálculo do peso ideal, excesso de
peso e porcentagem de perda do excesso de peso,
utilizou-se uma fórmula específica para obesos
mórbidos submetidos à cirurgia de
obesidade13.
DiscussÃo
O primeiro relato de GRDGJYR data de 1994, por Wittgrove e
cols3., apresentando 5 casos com bons resultados cirúrgicos. A partir de então,
o processo evolutivo da cirurgia levou os grupos
que se dedicaram ao desenvolvimento da técnica
a adotarem padronizações diferentes.
Wittgrove e Clark4 publicaram em
2000, uma série de 500 pacientes com seguimento de 3
a 60 meses. A técnica de gastroplastia adotada era
a confecção de bolsa gástrica junto à cárdia,
moldada por sonda especial com balão na ponta, passada
por via orogástrica, sendo este inflado com 15 ml
de solução salina. A alça jejunal era seccionada a
30 ou 40 cm do ângulo de Treitz e passada por
via retrocólica e retrogástrica para sofrer
anastomose com o novo estômago através de sutura
mecânica circular com ogiva número 21, passada por
via orogástrica. O Y de Roux era completado com
entero anastomose 75 cm abaixo da gastroentero anastomose.
Na mesma época, Schauer e
cols5 publicaram sua experiência em 275 casos com técnica
bastante semelhante, mas sem usar a sonda com balão
para confecção da bolsa gástrica e com modificação
na técnica de anastomose gastrojejunal. Os
autores passaram a utilizar endogrampeador linear
para realizar anastomose término-lateral,
fechando manualmente o orifício de introdução do
mesmo. Um endoscópio de 11,3 mm era usado para
detectar vazamento (manobra do borracheiro) e para determinar o diâmetro final da anastomose.
Em nosso meio, Tinoco e cols reproduziram o modelo cirúrgico com anastomose
mecânica circular, mas com uma ogiva de número 25
passada por sonda orogástrica até a bolsa
gástrica confeccionada com cerca de 15 a 20ml. O corpo
do grampeador circular é passado pela pele e
através da alça alimentar para realizar a anastomose.
Outras mudanças em relação aos autores acima citados
são: passagem da alça alimentar por via antecólica
e antegástrica e enteroanastomose 200 cm abaixo
da anastomose gastrojejunal. A casuística atual
(JAN 2000 a MAR 2005) de seu serviço é de 765
pacientes (dados não publicados)
Tentando maior aproximação ao que era,
até então, realizado por laparotomia, Higa e
cols.6 apresentaram, em 2001, 1500 pacientes operados
por laparoscopia com gastroplastia vertical
estreita, moldada por sonda de Fouchet 32 ou 34
French passada por via orogástrica. A alça alimentar
era passada por via retrocólica e antegástrica e
a gastrojejuno anastomose, feita na parede
anterior do tubo gástrico, término-lateral, sem ressecção
da linha de grampos, em dois planos de sutura
contínua com fio absorvível, moldada por sonda de
Fouchet 32 French.
Os índices de morbidade
operatória relacionados ao procedimento sobre
sistema digestório são semelhantes, quer o
procedimento tenha sido feito por laparoscopia, quer
por laparotomia. Duas situações, entanto,
merecem destaque: obstruções intestinais (hérnias
internas) e estreitamento de anastomose gastrojejunal.
As hérnias internas e obstruções
intestinais parecem ocorrer mais em cirurgia laparoscópica
que em aberta. Higa e cols7 , em 2003, publicaram
3,1% de hérnias internas, a metade apresentando-se
como obstrução intestinal aguda.
É levantada a hipótese de que este
maior índice seria devido à mínima formação de
aderências no método laparoscópico, mas certamente há
outros fatores envolvidos. Nguyen e
cols8 em 2004 salientaram a importância da curva de
aprendizado, tendo seu índice de hérnia interna caído de 6%
nos primeiros 100 casos para 2,4% nos últimos 125.
Champion e Williams9, em 2003,
publicaram uma série de 246 pacientes operados, com 4,5%
de obstruções por hérnia interna. Nos 465
casos seguintes, levando a alça por trajeto antecólico,
este índice caiu para 0,43%.
Podnos e cols10, em revisão comparativa
de 3464 casos de cirurgia de obesidade por
laparoscopia e 2771 casos por laparotomia, encontrou 3,15%
de obstrução pós laparoscopia (variando de 0,6 a
10%) e 2,11% (0 a 4,1%) pós cirurgia aberta.
Esta diferença não atingiu significância
estatística (p=0,02).
Garrido e cols.11, em análise de
4000 pacientes operados por laparotomia, relataram
1,3% de obstruções intestinais.
O fechamento sistemático, com fio inabsorvível, das brechas formadas na cirurgia
é fundamental para diminuir o risco de
hérnias internas. Os espaços são: brecha
mesentérica, brecha mesocólica e espaço de Petersen,
epônimo para o espaço entre o mesentério da alça
alimentar e mesocolon.
Atualmente, é aceito que a saída da
bolsa gástrica deve ter um diâmetro ideal de 12mm.
Nem o anel de contensão, nem uma anastomose
calibrada com sonda ou endoscópio, são garantia de
resultado final deste diâmetro.
Um diâmetro muito maior que o
desejado pode resultar em esvaziamento
gástrico excessivamente rápido e, eventualmente, reduzir
a perda de peso, enquanto um diâmetro
excessivamente estreito pode produzir em disfagia
e regurgitação.
Higa e cols12, com anastomose
manual calibrada com Fouchet 32 French,
encontraram estreitamento em 4,9% dos pacientes, e este
número era 5,2%, quando analisados seus primeiros
400 casos. Wittgrove e Clark4, com anastomose
mecânica circular, tiveram índice mais baixo (1,6%).
Schauer e cols.5, utilizando anastomose mecânica
linear, encontraram 4,7%.
Tinoco e cols., com anastomose circular em ogiva 25, apresentaram 6,6%.
Na comparação com a cirurgia
aberta, Podnos e cols.10 encontraram diferença
estatisticamente significante com 4,73% de estenose
em cirurgia laparoscópica e 0,67% em cirurgia
aberta (p<0,001).
Os resultados com a GRDGJYR sem anel por laparoscopia apresentados pelos autores
com casuísticas expressivas e seguimento por
tempo adequado, demonstram a eficácia do método
no controle da obesidade e, principalmente, no
controle das doenças associadas.
Wittgrove e Clark4, com mais de 80%
de seguimento, relataram 77% de perda do excesso
de peso (PEP) após um ano, que se manteve após
60 meses nos pacientes que foram seguidos. Houve resolução de 96% das comorbidades e 98 %
dos pacientes diabéticos apresentaram remissão.
Schauer e cols.5 mostraram 83 e 77% de
PEP em 24 e 30 meses, respectivamente. Higa e
cols.6 apresentaram análise de 1500 pacientes e perda
do excesso de peso de 69% após um e dois anos e
62% após três anos.
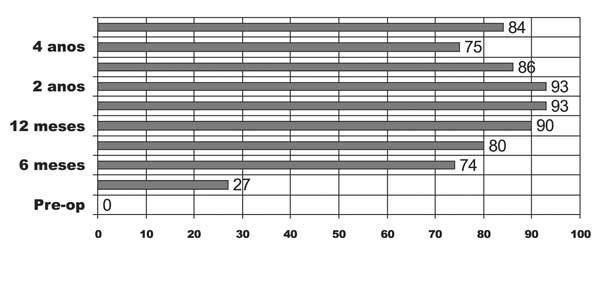
Tinoco e cols., com seguimento de 6 a 60 meses mostram perda sustentada do excesso de
peso. Gráfico 1.
|
|
ConclusÃo
Em conclusão, a gastroplastia redutora
com derivação gastrojejunal em Y de Roux,
continua sendo o procedimento eficiente para o
tratamento cirúrgico de obesidade mórbida, devido
equilíbrio proporcionado entre perda de peso sustentada
e complicações precoces e tardias.
A laparoscopia veio agregar as vantagens
da cirurgia minimamente invasiva a este
procedimento. A não utilização de anel mecânico de
contensão parece não afetar, em seguimento até 60
meses4,5,6 a perda média do excesso de peso.
Nossa experiência pessoal com o método
vem de encontro aos resultados observados em
literatura, com baixos índices de morbidade e mortalidade.
Os resultados de perda ponderal estão
bastante satisfatórios, mas ainda necessitamos de
acompanhamento dos pacientes por um período maior.
Referências Bibliográficas
1. Nguyen NT, Ho HS, Palmes LS, Wolfe BM. A
comparison study of laparoscopic versus open gastric bypass for
morbid obesity. J Am Coll Surg 2000;191:149-157.
2. Nguyen NT, Lee SL, Goldman C, Fleming N, Arango
A, McFall R, Wolfe BM. Comparison of pulmonary
function and post operative pain after laparoscopy
versus open gastric bypass: A randomized trial. J Am Coll
Surg 2001; 192 : 469-477.
3. Wittgrove AC, Clark W, Tremblay LJ. Laparoscopic
gastric bypass, Roux-en-Y: preliminary report of five
cases. Obes Surg 1994; 4:353-357.
4. Wittgrove AC, Clark W. Laparoscopic gastric
bvpass, Roux-en-Y _ 500 patients: technique and results with
3-60 month follow-up. Obes Surg 2000; 10:233-239.
5. Schauer PR, Ikramuddin S. Gourash W, Ramanathan
R, Luketich J. Outcomes after laparoscopic Roux-en-Y
gastric bypass for morbid obesity. Ann Surg 2000;
32,4:515-529.
6. Higa KD, Ho T, Boone KB. Laparoscopic Roux-en-Y
gastric bvpass: technique and 3-year follow _up. J Laparoendosc Adv Surg Tech A 2001; 11(6): 377-82.
7. Higa KD, Ho T, Boone KB. Internal hernias
after laparoscopic Roux-en-Y gastric bypass: incidence,
treatment and prevention. Obes Surg 2003; 13: 350-354.
8. Nguyen NT, Huerta S, Gelfand D, Stevens CM, Jim
J. Bowel obstruction after laparoscopic Roux-en-Y
gastric bypass. Obes Surg 2004; 14(2): 190-6.
9. Champion JK, Williams M. Small bowel obstruction
and internal hernias after laparoscopic Roux-en-Y gastric
bypass. Obes Surg 2003; 13(4): 596-600.
10. Podnos YD, Jimenez, JC, Wilson SE, Stevens M,
Nguyen NT. Complications alter laparoscopic gastric bypass.
Arch Surg 2003; 138:957-61.
11. Garrido AB, Oliveira MR, Berti LV, Elias AA, Pareja
JC, Matsuda M, gama-Rodrigues JJ.
Derivações Gastrojejunais in Cirurgia da Obesidade. Ed.
Atheneu, 2002
12. Higa KD, Boone KB, Ho T. Complications of
the laparoscopic Roux-en-Y gastric bypass: 1040
Patients- What have we learned? Obes Surg 2000; 10:509-513.
13. Deitel M, Greenstein, RJ. Recommendations for
reporting weigth loss. Obes Surg 2003; 13(2):159-60.
ENDEREÇO PARA CORRESPONDÊNCIA
André Brandalise
Rua Eduardo Lane, 200
Campinas, SP - Brasil
CEP 13075-903